HEPATITE B une histoire sulfureuse (1)
Le virus, la maladie, les vaccins – Les maladies vaccinales : UNE ORIGINE SULFUREUSE
Dr Marc Vercoutere
Une épidémie de « jaunisses » par un vaccin contre la fièvre jaune contaminé accidentellement
En mars 1942 ; une épidémie foudroyante expédie par dizaines de milliers les soldats de l’armée américaine dans les hôpitaux militaires. Ils présentent tous une jaunisse, une grande fatigue avec des douleurs aux articulations. À la surprise des experts, l’épidémie s’est déclenchée au même moment dans différentes villes des États-Unis, là où sont stationnées les troupes, ne frappant que les militaires qui ont reçu, trois mois et demi plus tôt, un vaccin contre la fièvre jaune fabriqué à partir de sang humain prélevé sur des volontaires d’écoles de médecine.
Le 15 avril 1942, le médecin commandant en chef du service de santé ordonnera la suspension immédiate de toute vaccination contre la fièvre jaune ainsi que le rappel et la destruction des lots en circulation. L’épidémie de jaunisse continuera jusqu’en juin, touchant des malades vaccinés peu de temps avant l’interdiction, puis disparaîtra comme par enchantement au cours des mois suivants. Trois cent trente mille militaires auront été contaminés par l’agent infectieux de la jaunisse dissimulé dans le vaccin.
En 1952, la revue Jama (vol.149) précisera que 28.000 d’entre eux ces soldats avaient contracté une hépatite virale après avoir reçu le vaccin et que 62 en étaient morts. Le 13 mars 1954, Le Concours médical confirmera ces faits qui ne seront jamais repris.
En 1985, des épidémiologistes de plusieurs instituts américains lancent une vaste étude auprès de mille vétérans de la Seconde Guerre mondiale. Les analyses de sang révèleront la présence du virus de l’hépatite B chez 97 % des hommes ayant reçu le vaccin contaminé de 1942 contre 13 % chez ceux ayant reçu un lot pur.
Ainsi, la plus grande épidémie d’hépatite B jamais enregistrée dans le monde occidental sur une période aussi courte a donc été déclenchée par la main de l’homme et qui plus est par un vaccin !
Le virus des hépatites A et B injecté délibérément à des enfants handicapés
L’histoire du virus de l’hépatite B ne s’arrête pas là : en 1955, le docteur Saul Krugman et son équipe vont lancer une vaste étude sur les maladies hépatiques dans un institut d’enfants handicapés mentaux de Willowbrook, situé dans la proche banlieue de New York. Le docteur Krugman préleva systématiquement le sang des jeunes pensionnaires chez lesquels sévissait des épidémies sporadiques de jaunisse galopante. II réussit à identifier deux types d’hépatites qui seront par la suite classées en virus A et B.
Pendant treize ans, il inocula ensuite sciemment avec son équipe des souches de virus aux enfants qui entraient à Willowbrook, les parents, qui avaient signé des décharges, croyant que des vaccins expérimentaux étaient administrés à leurs enfants. L’affaire fut révélée au début des années soixante-dix. Willowbrook devint synonyme de honte et l’institut ferma ses portes….
Polémique franco-américaine autour du premier vaccin hépatite B
En 1975, des jeunes chercheurs de Tours découvrent un vaccin plasmatique élaboré à partir de l’enveloppe du virus extraite du sang de malades de l’hépatite B. Pour prouver l’efficacité de leur vaccin, ils n’hésitent pas à se l’injecter sans attendre les autorisations.
Ce vaccin, l’Hevac B, obtiendra l’AMM en 1981 tandis que Merck mettait au point son propre vaccin issu également de sang de malades.
Alors que Merck et Pasteur font la course pour s’approvisionner en sang humain auprès des centres de transfusion en Europe mais aussi aux Etats-Unis, le Nouvel Observateur publie en juin 1983 un article inquiétant sur la présence éventuelle d’un agent contaminant dans les plasmas d’origine américaine, une mystérieuse épidémie décimant alors la communauté homosexuelle des grandes villes américaines. Le danger de l’utilisation de ce sang pour les transfusions et la fabrication du vaccin hépatite B est bien réel puisque ce « cancer gay » est souvent associé à une contamination par l’hépatite B et que l’une des sources principales du sang destiné à la fabrication des vaccins proviendrait de la communauté homosexuelle de New York, souvent atteints par ce mal inconnu qui s’appellera SIDA.
Dix jours plus tard, le quotidien Libération accuse Pasteur de s’être procuré du plasma américain qui pourrait transmettre ce « cancer gay ». Une longue enquête de quatre pages révèle que l’Institut Pasteur aurait fabriqué un lot de vaccins contre l’hépatite B à partir de sang d’origine américaine et donc susceptible d’être contaminé.
« Attaquer notre vaccin c’est attaquer la France », tonne Jean Yves Garnier, président de l’Institut Pasteur qui reconnaît toutefois l’importation de 2.526 litres de plasma des États-Unis, dont 856 litres auraient déjà été utilisés pour des vaccins. Il réfute une quelconque présence d’agents contaminants car les procédés de purification inactiveraient tout agent viral. Très rapidement, les études lui donnent raison : il n’y a eu aucune contamination. L’affaire est close.
N.B : 12.000 personnes ont reçu ce type de vaccin. Que sont-ils devenus ? Aucune étude n’a été réalisée par la suite.
C’est alors qu’est annoncé la découverte du premier vaccin par recombinaison transgénique qui décuple la vitesse de fabrication du vaccin, abaisse sensiblement les coûts et surtout élimine la recherche de sang dans des conditions parfois douteuses.
Le laboratoire anglo-américain SmithKline-Beecham fait une entrée fracassante sur le marché en 1985 avec son vaccin recombinant cultivé sur levure, l’Engerix B. Merck et PasteurMérieux qui régnaient jusqu’alors en maîtres sur l’hépatite B sont pris de vitesse. La mise de fonds est colossale un milliard de francs pour SKB, autant pour Mercx et PasteurMérieux.
Merck sort rapidement son vaccin recombinant suivi par Pasteur avec le Genhevac B, cultivé sur des cellules… d’ovaire de hamster chinois et dont l’AMM sera accordée le 21 décembre 1987.
L’union faisant la force, est créée en 1994 la société Pasteur Mérieux MSD, détenue à 50/50 par le français Pasteur Mérieux Connaught et par l’américain Merck qui entrera en concurrence avec SKB dans la lutte contre l’hépatite B.
En 2004, Pasteur Mérieux MSD deviendra Sanofi Pasteur MSD avant de lancer quelques mois avant SKB le Gardasil, vaccin contre le cancer du col de l’utérus.
La maladie
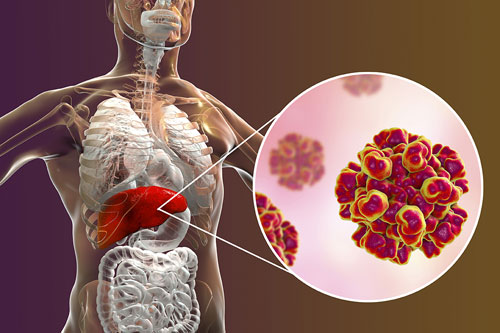
Le virus de l’hépatite B est un rétrovirus, seul virus d’hépatite à ADN, les autres étant à ARN. Par lui-même, il n’est pas cytopathogène ; la destruction des cellules hépatiques proviendrait de la réaction immunologique. Les complications observées dans la maladie naturelle correspondent le plus souvent à des dépôts de complexes immuns qui déclenchent une réaction inflammatoire au niveau de ces dépôts et une destruction des tissus. Ce risque de maladies auto-immunes était déjà évoqué lors des premiers essais du vaccin plasmatique (Pr Bastin, La Médecine praticienne, n° 664, 1977), tout comme « le danger d’induire des fonctions effectrices inappropriées […] avec les risques […] d’induction ultérieure d’une pathologie à mécanisme immunologique » (Roitt I.M. et al, Immunologie, De Boeck université, 1997).
Le virus se multiplie dans les cellules du foie, sous le contrôle d’hormones stéroïdiennes et les hommes sont en général plus sensibles au virus que les femmes, peut-être notamment parce que la concentration de ces hormones est plus importante chez eux. Si le virus de l’hépatite B est particulièrement abondant dans le foie, on a également observé qu’il est aussi présent dans d’autres tissus humains tels le rein, la rate, le pancréas, la moelle osseuse, les cellules sanguines et la peau.
1) Le potentiel viral
Lorsque le virus de l’hépatite B pénètre dans une cellule hépatique, il peut avoir deux comportements :
– Il peut d’abord se multiplier en utilisant la machinerie cellulaire à son service. Les nouveaux virus obtenus quittent les cellules hépatiques et passent dans le sang où ils vont déclencher la réponse immunitaire. Si cette réponse est insuffisante ou inadéquate, l’hépatite pourra devenir chronique.
– Il peut intégrer le patrimoine génétique de la cellule hépatique et conduire à un cancer du foie après plusieurs dizaines d’années.
2) Évolution de la maladie
D’après la plaquette de Pasteur-Vaccins d’octobre 1989 :
– 10 % seulement des contaminations conduisent à des infections aiguës symptomatiques dont l’un des signes cliniques est une grande fatigue.
– 1 % seulement de ces infections aiguës, soit 1 pour mille de l’ensemble des infections, évolue de façon gravissime en hépatite fulminante, mortelle dans 85 % des cas. Dans 90 % des cas l’infection initiale sera asymptomatique et passera inaperçue, Seul un examen sanguin pourrait en révéler l’existence.
– 10 % de toutes les infections, symptomatiques ou non, évolueront vers un état chronique, lequel peut se compliquer ou non.
Ces porteurs chroniques peuvent schématiquement se répartir en trois groupes à peu près équivalents :
– Les porteurs sains dont le foie sera normal et dont le sang possédera des anticorps signant la trace de l’infection.
– D’autres sujets continueront à présenter une multiplication du virus et auront des taux anormaux d’enzymes hépatiques pouvant évoluer vers une hépatite chronique persistante et une hépatite chronique active, plus agressive.
Parmi ces derniers cas, 30 % environ présenteront une évolution vers une cirrhose du foie et, après plusieurs dizaines d’années, 20 à 30 % des cirrhoses conduiront à un hépatocarcinome, c’est-à-dire un cancer du foie.
Ainsi, à partir des infections initiales, 3 % des cas évolueront vers l’hépatite chronique active, 1 % feront une cirrhose et 0,2 à 0.3 % un cancer du foie.
Pour mesurer le danger que représente la contamination par le virus de l’hépatite B, il faut savoir maintenant quel est le niveau de contamination de la population, c’est-à-dire la fréquence des individus contagieux que l’on peut rencontrer, et le mode de transmission du virus.
3) Le réservoir contaminant
La prévalence, c’est-à-dire le pourcentage d’individus porteurs de l’antigène HBs, que la contamination soit récente ou non, varie beaucoup selon les pays et on distingue classiquement trois zones dans le monde :
– Les zones de forte prévalence ou de forte endémie (Afrique tropicale, Chine, Asie du Sud-Est) où l’on dénombre 8 à 20 % de porteurs chroniques.
– Les zones de moyenne endémie (Amérique du Sud, Bassin méditerranéen, Europe de l’Est et Asie centrale) avec 2 à 7 % de porteurs chroniques.
– Les zones de faible endémie (Amérique du Nord, Europe occidentale, Australie) avec moins de 2 % de porteurs chroniques.
La France appartient à cette dernière zone. Les chiffres sont peu précis, mais on parle habituellement d’un taux de portage de 1 à 5 pour mille, soit entre 60.000 et 300.000 personnes porteuses de l’antigène HBs. Le chiffre de 100 à 150.000 est souvent retenu.
Les porteurs chroniques ne sont pas tous contagieux au même degré. Le sang des porteurs chroniques n’ayant que l’antigène HBs est de 100 à 10.000 fois moins infectieux que celui des sujets produisant également l’antigène HBe ; ce dernier antigène correspondant à la partie centrale du virus dont la présence dans le sang est le témoin d’une multiplication active des particules virales infectieuses.
4) Le mode de transmission
Les virus produits par les sujets infectés sont présents dans le sang ainsi que dans les sécrétions : sueur, salive, larmes, sécrétions sexuelles, mais à des concentrations de 100 à 1.000 fois inférieures à celle du sang. La maladie se transmet par le sang et par voie sexuelle comme le sida. D’après les données du Réseau Sentinelles, 50 % des cas analysés par le réseau en 1994 étaient d’origine sexuelle, 25 % provenaient de la toxicomanie.
Les groupes à risque sont donc les suivants :
– Tout d’abord les transfusés : la transfusion sanguine a contribué pendant de nombreuses années à la dissémination du virus de l’hépatite B jusqu’à ce que des dépistages permettent d’éliminer le sang des donneurs contaminés (à partir de décembre 1997). Cependant, le risque est devenu infime même s’il n’est pas nul puisque la contamination d’un donneur est toujours possible (ce risque est estimé à un don contaminé sur 120.000), d’où l’importance de l’interrogatoire préalable au don de sang.
Ce risque étant pratiquement éliminé, restent dans notre pays les groupes suivants :
– Les toxicomanes par voie intraveineuse.
– Les personnes à partenaires sexuels multiples, tout spécialement les hommes parce que l’expression du gène S est sous le contrôle des hormones stéroïdes dont le taux est supérieur chez eux.
– Les personnes ayant des relations sexuelles avec lésions des muqueuses buccale, rectale et vaginale.
– Les dialysés.
N.B : « Le reste de la population a peu de risque de contracter une hépatite B » (Pour la science, juin 1991).
N.B : Pour les pays de forte endémie, il faudrait ajouter le risque de transmission de la mère à l’enfant.
Le rôle de la salive a été beaucoup discuté et les campagnes d’incitation à la vaccination contre l’hépatite B ont fortement mis l’accent sur ce risque de contamination. Il est vrai que la salive contient des virus, mais à un taux si faible que la transmission lors du baiser amoureux ne deviendrait possible qu’en cas de lésions sanguinolentes de la muqueuse buccale chez les deux partenaires.
Cet argument de contamination par la salive, utilisé pour frapper les esprits des jeunes, a longtemps figuré dans les dépliants publicitaires ainsi que le ministère alors que ce mode de transmission n’ait pas été scientifiquement établi le rapport de l’INSERM de 1997 indique que si le virus est effectivement présent dans la salive, il l’est à une concentration mille fois moins élevée que dans le sang. Il est désormais admis que la salive seule, sans excoriations cutanées ou muqueuses, ne peut pas transmettre la maladie.
Pourtant en 1993, le Comité Français d’Éducation pour la Santé et le Ministère de la Santé n’hésitent pas à prétendre que « l’hépatite B se transmet par le sang, les sécrétions sexuelles, la salive. En fait le virus est présent dans tous les liquides organiques d’une personne contaminée ».
En 1994 et 1995, un tract diffusé par le Conseil Général des Hauts-de-Seine pour la campagne de vaccination dans les collèges en décembre 1994 prétend que « on peut contracter l’hépatite B par la salive ». Ce discours est relayé sur les ondes par Fun Radio et le Comité Français pour l’adolescence s’en fait l’ardent promoteur.
Les dépliants publicitaires des laboratoires Pasteur Mérieux et Smith Kline Beecham, mettent en avant la salive comme facteur de contamination de l’hépatite B : « la salive est un vecteur majeur de transmission du virus ».
SKB n’hésite pas à affirmer dans une publicité destinée aux médecins que l’hépatite B se transmet par les larmes, la sueur, la salive et le lait maternel. Le Docteur Hamelin, Directeur Médical de SKB fait de même dans une lettre adressée aux praticiens le 8 avril 1998 en indiquant que le mode de contamination par la salive n’est pas exclu.
Lisez la deuxième partie de cet article
yogaesoteric
21 juillet 2019
Also available in:
 English
English
